Do wykonania nebulizacji, czyli wytworzenia odpowiedniego aerozolu stosuje się specjalne urządzenia zwane inhalatorami i nebulizatorami.
Nebulizacja to pewien ściśle określony rodzaj inhalacji, w którym do organizmu człowiek, do układu oddechowego podawany jest płynny lek w postaci rozpylonej mgiełki (aerozolu) metodą inhalacji poprzez usta, rurkę intubacyjną lub przez otwór tracheotomijny – bezpośrednio do układu oddechowego. W domowej fizjoterapii oddechowej chorych na mukowiscydozę będzie to zawsze inhalacja przez usta.
Inhalatory do nebulizacji rozpylają lek do postaci aerozolu zawierającego krople o odpowiedniej wielkości, zależnej od zastosowanej w nim dyszy rozpylającej lub innej metody. W zależności od wielkości kropelek rozpylanego leku, zmienia się miejsce jego najlepszego wchłaniania.
Wielkość cząstek ma wpływ na to, w jakiej części dróg oddechowych będą one osadzać się w czasie wdechu. Cząstki o większych rozmiarach (powyżej 8 µm) osadzają się w górnym odcinku dróg oddechowych, tj. w nozdrzach, gardle i krtani, podczas gdy cząstki o mniejszych rozmiarach (poniżej 8 µm) są w stanie pokonać te obszary i osiągnąć dolne partie układu oddechowego.
Cząstki o wielkości 5-8 µm osadzają się w tchawicy i dużych oskrzelach, cząstki o wielkości 2-5 µm osadzają się w oskrzelach i oskrzelikach, a cząstki o wielkości 0,5-3 µm osadzają się w pęcherzykach płucnych, gdzie dochodzi do wymiany gazowej. Jednakże, należy pamiętać, że powyższe rozmiary są jedynie ogólnymi wytycznymi, a rzeczywisty wpływ wielkości cząstek na ich osadzanie się w drogach oddechowych zależy od wielu czynników, takich jak prędkość przepływu powietrza, wilgotność, temperaturę oraz właściwości fizyczno-chemiczne samego leku.
Rodzaje inhalatorów
Wyróżniamy 5 podstawowych rodzajów inhalatorów.
Inhalatory ciśnieniowe z dozownikiem (pMDI- pressurized metered dose inhalers)
 Inhalatory ciśnieniowe z dozownikiem potocznie nazywane są fajkami. Składają się z pojemnika pod ciśnieniem, zawierającego substancję leczniczą oraz gaz (zwykle HFA – tetrafluoroetan, rzadziej CFC – związki freonowe) oraz ustnika z mechanizmem uwalniającym lekarstwo. Tego typu inhalatory zaprojektowane są w taki sposób, aby przy naciśnięciu uwolnić określona dawkę leku.
Inhalatory ciśnieniowe z dozownikiem potocznie nazywane są fajkami. Składają się z pojemnika pod ciśnieniem, zawierającego substancję leczniczą oraz gaz (zwykle HFA – tetrafluoroetan, rzadziej CFC – związki freonowe) oraz ustnika z mechanizmem uwalniającym lekarstwo. Tego typu inhalatory zaprojektowane są w taki sposób, aby przy naciśnięciu uwolnić określona dawkę leku.
ZALETY: zwykle niski koszt inhalatora z substancją leczniczą, inhalator nie wymaga prądu do działania, “fabrycznie” ustalona wielkość dawki.
WADY: trudny w obsłudze przez dzieci (wymaga dużej koncentracji i koordynacji wdechu z fazą uwolnienia leku)
Inhalator ciśnieniowy z dozownikiem może być połączony ze spejserem (komorą inhalacyjną), który opiszemy w osobnym artykule. Spejser ułatwia przyjmowanie leków z inhalatora ciśnieniowego.
Inhalatory proszkowe (DPI – dry powder inhaler)
Podobnie jak inhalatory ciśnieniowe z dozownikiem (pMDI), są to specjalnie zaprojektowane inhalatory do nebulizacji określonych substancji leczniczych. Od pMDI różnią się tym, że zawierają suchą substancję leczniczą, zwykle w kapsułce. Podczas nebulizacji dochodzi do przebicia lub skruszenia kapsułki bądź otoczki leku i jego uwolnienia w komorze. Lek zostaje zdeponowany w płucach podczas wdechu (zostaje zaciągnięty siłą wdechu).
Wyróżniamy kilka typów inhalatorów proszkowych: aerolizer, turbohaler, handihaler, novolizer, dysk. Niektóre inhalatory proszkowe DPI pozwalają na ustawienie dawki (wielkości dawki).
W zależności od typu inhalatora proszkowego zależy ilość zdeponowanej substancji leczniczej w płucach (dla aerolizera jest to średnio 30-35%, dla dysku tylko 12-16%, reszta nie deponuje się w dolnych drogach oddechowych).
ZALETY: zwykle niski koszt inhalatora z substancją leczniczą, inhalator nie wymaga prądu do działania.
WADY: trudny w obsłudze przez małe dzieci.
Inhalatory ultradźwiękowe

Inhalatory ultradźwiękowe wytwarzają lek w postaci aerozolu dzięki energii ultradźwięków wytwarzanej przez generator. Pierwsze inhalatory ultradźwiękowe pojawiły się w użyciu w latach 60-tych XX wieku.
Są bardzo ciche, ale zwykle dość duże. Składają się z generatora ultradźwięków generujących falę o częstotliwości 1–2 MHz. Fala ultradźwiękowa wywołuje efekt tzw. fontanny akustycznej, która “rozrywa” roztwór i unosi w postaci aerozolu. Efekt “fontanny” jest widoczny w naczyniu z roztworem substancji leczniczej.
Inhalatory ultradźwiękowe wytwarzają dobrej jakości aerozol z cząsteczkami poniżej 5µm z dużą szybkością w zakresie 1-2 ml/min. Zaletą jest też fakt, że nie oziębiają substancji leczniczej. Aerozol ma dużą gęstość, przez to duża część substancji leczniczej deponuje się w płucach.
Ze względu na zastosowaną metodę wytwarzania aerozolu, tego typu inhalatory nie nadają się do nebulizacji niektórych leków. Ultradźwięki oraz podwyższona temperatura (podczas nebulizacji temperatura leku może wzrosnąć powyżej 20°C) rozkłada lub zmienia strukturę niektórych antybiotyków, glikokortykosteroidów oraz dornazy alfa stosowanej u chorych na mukowiscydozę.
Inhalatory ultradźwiękowe bezpiecznie można stosować do nebulizacji solą fizjologiczną i hipertoniczną oraz większością mukolityków i częścią antybiotyków. Każdorazowo przed zastosowaniem nowego preparatu leczniczego należy przeczytać załączoną ulotkę informacyjną i sprawdzić czy dany preparat nadaje się do zastosowania z inhalatorem ultradźwiękowym.
ZALETY: duża skuteczność działania, dobrej jakości aerozol, cicha praca urządzenia
WADY: duży koszt urządzenia, duże gabaryty urządzenia, możliwość stosowania tylko z wybranymi grupami leków.
Najczęściej stosowane inhalatory ultradźwiękowe w Polsce: DE VILBISS, HOMEX, HEYER, TAJFUN (kolejność przypadkowa).
Inhalatory pneumatyczne (sprężarki)
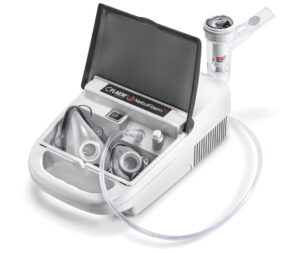
Inhalatory pneumatyczne to przenośne lub stacjonarne urządzenia tłoczące powietrze. Aeorozol nie jest wytwarzany w sprężarce, to tylko urządzenie tłoczące powietrze. Aerozol wytwarzany jest w nebulizatorze podłączonym gumowym wężykiem do sprężarki. Zasadę działania nebulizatora opiszemy w osobnym artykule.
Inhalatory pneumatyczne są głośniejsze od ultradźwiękowych, ale dużo tańsze w produkcji i sprzedaży.
Jakość wytwarzanego aerozolu w przypadku zestawu inhalatora pneumatycznego z nebulizatorem zależy od wielu czynników: wytwarzanego ciśnienia, sposobu wykonania nebulizatora (jego jakości), producenta. D
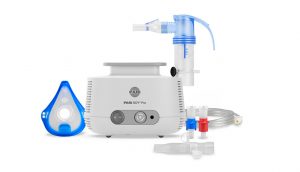
Inhalatory pneumatyczne są wykorzystywane do podawania wszystkich postaci leku. W odróżnieniu od inhalatora ultradźwiękowego, inhalatorem pneumatycznym z nebulizatorem można podawać wszystkie antybiotyki, glikokortykosteroidy oraz dornazę alfa (każdorazowo przed zastosowaniem nowego preparatu leczniczego należy przeczytać załączoną ulotkę informacyjną i sprawdzić czy dany preparat nadaje się do zastosowania z naszym inhalatorem i nebulizatorem).

WADY: spora część sprężarek dostępnych na rynku nie jest przystosowana dla chorych z mukowiscydozą, ze względu na trwałość wykonania (nie wytrzymują licznych nebulizacji, części ruchome sprężarki zużywają się lub uszkadzają w wyniku osadzania się lepkich leków) oraz słabe parametry sprężarki i/lub nebulizatora.
Najczęściej stosowane w mukowiscydozie inhalatory pneumatyczne (sprężarki) w Polsce: różne modele sprężarek PARI, Pulmo-Aide (DE VILBISS), FLAEM AirPro 3000 Plus.
Najczęściej stosowane w mukowiscydozie nebulizatory: PARI, AeroEclipse XL BAN (zobacz recenzję).
Inhalatory MESH (membranowo-siateczkowe)

Inhalatory typu MESH są zwykle bardzo kompaktowe, często zasilane wyłącznie bateriami. Do swojej pracy wykorzystują drgającą, perforowaną membranę, która wytwarza zwykle dobrej jakości aerozol. MESHe charakteryzują się cichą i bardzo wydajną pracą (są znacznie szybsze od zwykłych nebulizatorów podłączonych do sprężarek).
Często nazywane są inhalatorami i nebulizatorami nowej generacji. Ale pierwsze modele pojawiły się w sprzedaży w USA już w latach 80-tych XX wieku za sprawą firmy Omron Healthcare.
Inhalatorem nowszej generacji niż pierwszy Omron był Aeroneb Go (Nektar Therapeutics) wykorzystujący wibrujące z częstotliwością 100 kHz sito (membranę) z 1000 otworów.
eFlow® rapid (Pari) to opracowana przez ODEM w Wielkiej Brytanii membrana z ponad 6 tysiącami otworów. Membrana wibruje z częstotliwością 116 kHz.

ZALETY: duża skuteczność działania, dobrej jakości aerozol, cicha praca urządzenia
WADY: bardzo wysoka cena niektórych modeli
Na zdjęciu nebulizator “Zirela” dedykowany do antybiotyku Quinsair i inhalatora eFlow.

Czym się różni nebulizator od inhalatora? jak inhalujecie małe dzieci? z moim to nie do przejścia, czytałam, że nebulizatora można użyć też w nocy, ale nie bardzo rozumiem różnicę między jednym a drugim
Polecam nasz Familino Pro który z kolei poleciła mi znajoma lekarka. Bardzo dobry włoski sprzęt z irygatorem w zestawie więc poza samą inhalacją można też sobie oczyścić drogi oddechowe przez co potem inhalacja ma więcej sensu i jest bardziej efektywna.
U nas najlepiej i jak na razie najdłużej sprawdza się inhalator tłokowy haxe nebulus. Nie ma problemu z czyszczeniem, jest pojemnik, gdzie można schować akcesoria. Do tego nie jest aż tak głośny, no i co ważne MMAD ma na bardzo dobrym poziomie, w porównaniu z innymi wiodącymi, które w każdej aptece były nam polecane…