Nagromadzenie gęstego śluzu i związane z tym zapalenie tkanek płucnych wydają się być główną przyczyną inicjującą uszkodzenie płuc już u najmniejszych dzieci z mukowiscydozą (CF), a nie infekcje bakteryjne – sugerują naukowcy z UNC School of Medicine (USA) w opublikowanym podsumowaniu badań w Science Translational Medicine.
Ponad 70 000 osób w na całym świecie, w tym ponad 2 000 osób w Polsce, cierpi na mukowiscydozę, zaburzenie genetyczne, które prowadzi do wytworzenia gęstego śluzu m.in. w układzie oddechowym. Dzieci z mukowiscydozą rodzą się zwykle z prawidłową wydolnością i pracą płuc, ale ostatecznie rozwija się zapalenie płuc, pojawiają się nawracające bakteryjne zapalenia płuc i postępujące zmiany bliznowate w tkance płucnej. Średnia światowa długość życia dla pacjentów z mukowiscydozą wynosi mniej niż 40 lat (w Polsce ocenia się, że jest to jeszcze mniejsza liczba lat życia).
Zrozumienie pierwszych etapów choroby CF w płucach umożliwiłoby naukowcom opracowanie wczesnych metod leczenia w celu opóźnienia lub zapobieżenia temu procesowi chorobowemu. Jednak badanie wczesnego, dziecięco wieku mukowiscydozy było bardzo trudne, po części dlatego, że modele zwierzęce mukowiscydozy źle radzą sobie z ludzką chorobą.
Naukowcy z UNC School of Medicine w USA z naukowcami z Australii przeanalizowali zawartość płynu „płuczącego” (tzw. popłuczyny oskrzelowo-pęcherzykowe), który był używany do płukania płuc 46 małych dzieci z mukowiscydozą w ramach australijskiego badania klinicznego, i porównali próbki z płynem płuczącym od 16 innych australijskich dzieci z astmą oraz innymi chorobami dróg oddechowych.
Podejrzewa się, że zakażenie bakteryjne jest wczesnym czynnikiem wywołującym uszkodzenie płuc w przebiegu mukowiscydozy, ale naukowcy znaleźli niewiele dowodów na obecność bakterii w płynie do płukania u najmłodszych pacjentów z mukowiscydozą. W rzeczywistości odkryli więcej bakterii w popłuczynach od pacjentów bez mukowiscydozy.
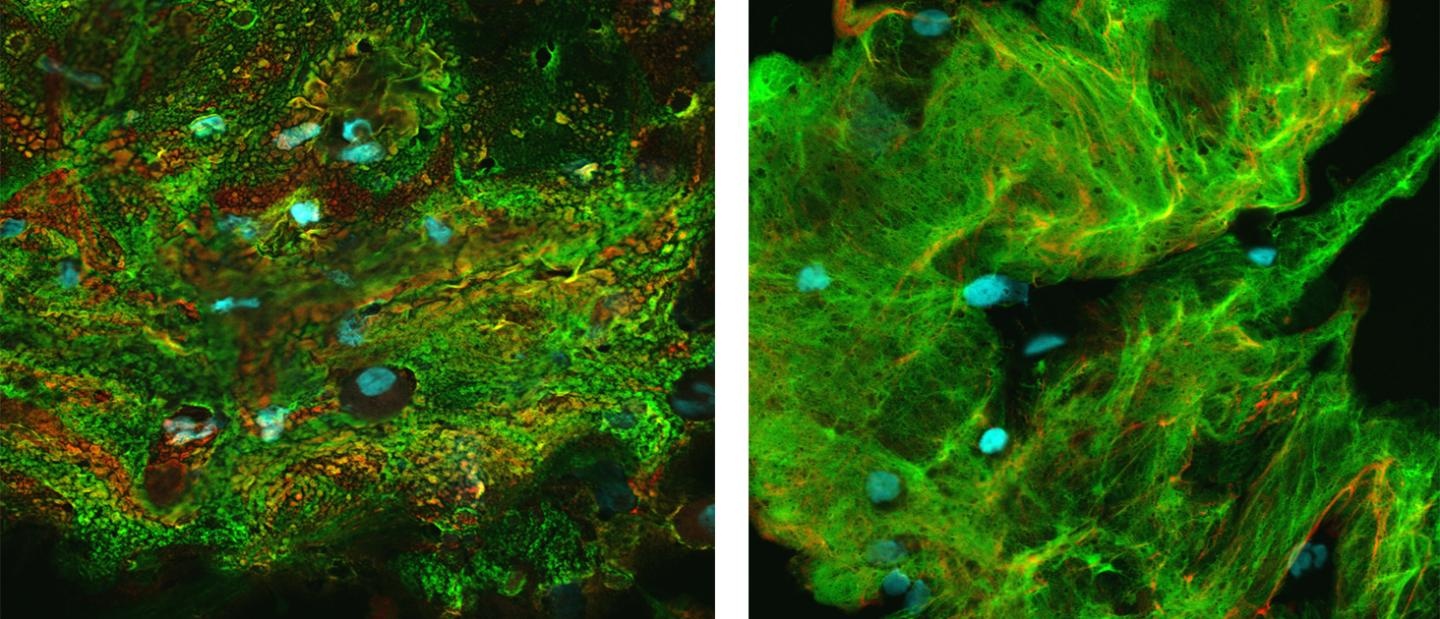
Próbki od małych pacjentów z mukowiscydozą zawierały więcej śluzu, na dodatek gęstego, o nieprawidłowej konformacji (układzie przestrzennym) mucyn.
Dodatkowo obszary płuc u małych pacjentów z mukowiscydozą, w których nie wystąpiły jeszcze poważne uszkodzenia, charakteryzowały się nienormalnie wysokim stężeniem mucyn i oznakami zapalenia, nawet bez silnych dowodów zakażenia bakteryjnego.
Naukowcy wysuwają hipotezę, że u młodych pacjentów z mukowiscydozą śluz gromadzi się w drogach oddechowych i tworzy niski poziom tlenu w komórkach wyściełających drogi oddechowe. To wywołuje stan zapalny, który stymuluje zwiększenie wydzielania śluzu, co w konsekwencji prowadzi do jeszcze większego stanu zapalnego.
Ta „pętla dodatniego sprzężenia zwrotnego” ostatecznie powoduje bliznowacenie i postępującą utratę funkcji płuc. Nawracające infekcje niebezpiecznymi bakteriami zaczynają się w pewnym momencie podczas tego procesu i pogarszają przebieg choroby. Ale te infekcje, twierdzą naukowcy, prawdopodobnie nie są najwcześniejszymi przyczynami uszkodzenia płuc u małych dzieci z mukowiscydozą.
Odkrycie, że zapalenie płuc u dzieci z mukowiscydozą wydaje się wynikać początkowo z nagromadzenia gęstego śluzu w drogach oddechowych, a nie z zakażenia bakteryjnego, sugeruje, że wczesna interwencja rozrzedzająca śluz może opóźniać przebieg choroby.
Naukowcy z UNC próbują znaleźć nowe środki terapeutyczne, które mogłyby pomóc w usuwaniu gęstego śluzu z płuc małych pacjentów. Wydaje się, że eksperymentalny związek o nazwie P2062, opracowany przez naukowców z UNC we współpracy z firmą biotechnologiczną Parion Sciences, wpływa na istotną redukcję mucyn w wydzielinie dróg oddechowych (niestety jest to produkt w fazie badań laboratoryjnych, nie dostępny dla pacjentów).
fot. Próbki śluzu od pacjentów bez mukowiscydozy zazwyczaj składały się z mucyny zorganizowanej w cienką, nitkowatą architekturę, podczas gdy próbki od pacjentów z mukowiscydozą (z lewej) wykazywały mucyny o bardziej ziarnistym, skondensowanym wyglądzie. Zdjęcie dzięki uprzejmości: Camille Ehre Lab, UNC School of Medicine