Odkąd mieszkam w Niemczech regularnie otrzymuję zapytania od pacjentów z Polski dotyczące życia z mukowiscydozą w Niemczech. W ciągu roku jedna do dwóch osób kontaktowały się ze mną w tej sprawie. Wyjątkiem jest ten rok, w którym już czwórka albo i piątka polskich pacjentów chciała się dowiedzieć, jak wygląda życie z tą chorobą na Zachodzie, co trzeba zrobić aby wyjechać, jakie podjąć pierwsze kroki itp.
Wzrost zainteresowania w tym temacie niewątpliwie związany jest z lekami przyczynowymi, które w ostatnich latach weszły na Zachodni rynek i są tu dostępne dla pewnej grupy pacjentów za darmo, w ramach ubezpieczenia zdrowotnego. Czego nie można powiedzieć o Polsce. Dlatego też, coraz więcej chorych zastanawia się nad przeprowadzką do innego kraju. W grę wchodzą nie tylko Niemcy, ale także Anglia, Szkocja, Holandia oraz inne kraje położone na północ i zachód od Polski.
Jako, że sam od ponad 5 lat mieszkam w Niemczech, chciałbym zainteresowanym osobom przybliżyć nieco tę tematykę i ważniejsze kwestie postanowiłem tu opisać. W pierwszej części opiszę w kilku słowach jak wygląda leczenie samej choroby, jak funkcjonuje dożylna domowa antybiotykoterapia oraz jakie podejście do pacjenta mają tutejsi lekarze, a przynajmniej ci, z którymi mam od kilku lat do czynienia.

LECZENIE
Jednym z najczęściej zadawanych pytań jest to, jak wygląda leczenie mukowiscydozy w Niemczech i czy wiele różni się od tego w Polsce. Z mojego doświadczenia mogę napisać, że nie różni się niczym – przynajmniej w moim oddziale mukowiscydozy i w odniesieniu do lekarzy, z którymi mam kontakt.
W przypadku pogorszenia się stanu zdrowia postępowanie jest bardzo proste. Będąc w domu przyjmuje się przez dwa tygodnie antybiotyki doustne. Czasami jedne, a czasami kombinację dwóch różnych. Te są oczywiście dobierane odpowiednio do wyniku pobranego wcześniej materiału (plwociny) do badań. Jeśli doustna kuracja nie pomaga na dłuższą metę, tzn. krótko po zakończeniu antybiotykoterapii pacjent znów zachoruje, to próbuje się zwalczyć infekcję ponowną kuracją doustną. Jeśli ta nie pomaga, pacjent zostaje „zaproszony” do szpitala na dożylne przeleczenie.
DOŻYLNE PRZELECZENIE
Jednym z największych plusów, jaki tu sobie bardzo cenię, jest funkcjonowanie domowego dożylnego przeleczenia. I to w praktyce, a nie w teorii! Przed rozpoczęciem przeleczenia lekarz prowadzący pyta się, czy chcemy całe dwa tygodnie spędzić w szpitalu albo czy chcemy tu jedynie przeleczenie rozpocząć i kontynuować je dalej w domu. W tym drugim przypadku w szpitalu zostaje się na 4-5 dni, a potem wraca się do domu. W ciągu tych kilku dni przyjmuje się pierwsze dawki antybiotyku, a pacjentowi szczegółowo pokazuje się jak ma potem obsługiwać antybiotykoterapię w domu.
Więcej o domowym dożylnym przeleczeniu pisałem w latach 2017 i 2018 na łamach Kwartalniku PTWM oraz na swojej stronie internetowej. Zainteresowanych zapraszam więc do zapoznania się z poniższymi tekstami:
O domowej dożylnej antybiotykoterapii
Zasady postępowania w dożylnej antybiotykoterapii
Warto wspomnieć tu jeszcze w kilku słowach o samym pobycie w szpitalu. Tego czego mi brakuje, to pewność, że przez te kilka dni będę miał do dyspozycji jednoosobowy pokój – tzw. izolatkę. Taka sytuacja spotkała mnie jedynie w przypadku dwóch pierwszych pobytów na oddziale. Wynikało to z tego, że byłem wtedy zarażony pseudomonasem opornym na 4 grupy antybiotyków (MRGN-4) i stwarzałem zagrożenie dla innych pacjentów i to nie tylko tych z mukowiscydozą, ale dla wszystkich którzy w tym czasie znajdowali się na oddziale. Personel medyczny i każdy kto wchodził do izolatki ubrany był w jednorazowy fartuch, rękawiczki i maseczkę. A przed opuszczeniem izolatki wszystko to lądowało w koszu na odpady medyczne.
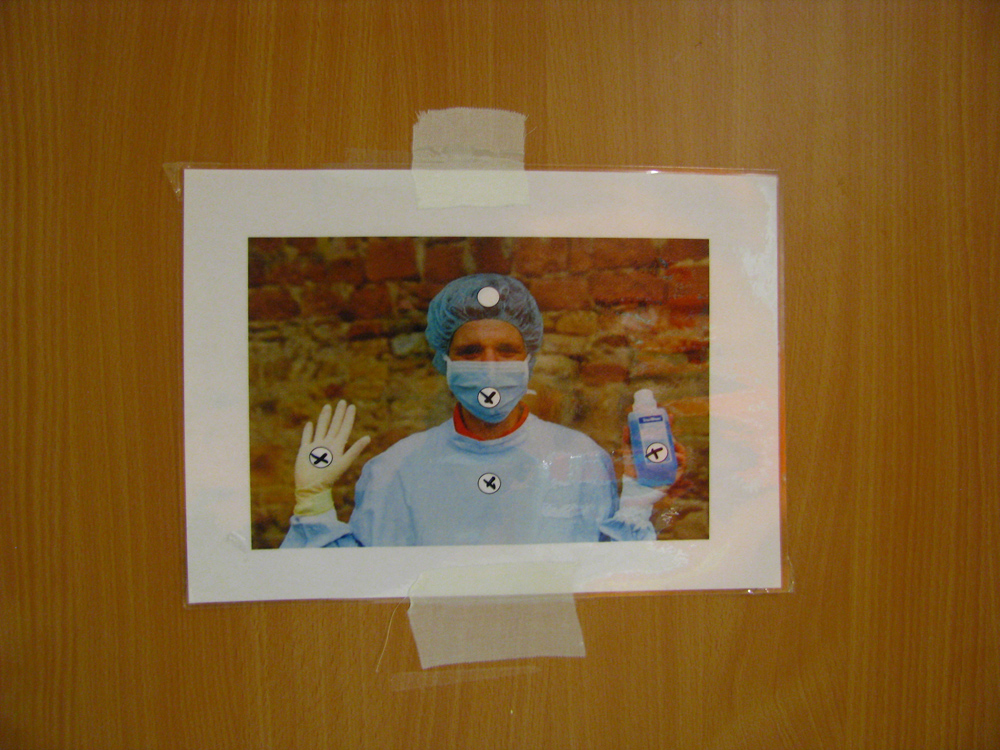
Sytuacja ta zmieniała się – na moją niekorzyść oczywiście – dopiero, gdy w płucach nie stwierdzono powyższego rodzaju pseudomonasa. Wtedy przez kilka dni przebywałem w “normalnym” pokoju, w którym oprócz mnie był zawsze jeszcze jeden pacjent (maksymalnie dwie osoby na pokój). Różnica w odniesieniu do izolatki była taka, że teraz dzieliłem toaletę i kabinę prysznicową łącznie z czterema pacjentami, tzn. po dwóch z każdego z sąsiadujących pokoi.
Jak więc widać bycie chorym na mukowiscydozę nie gwarantuje tego, że dostaniemy do dyspozycji pokój jednoosobowy. Taki stan rzeczy potwierdzają również inni niemieccy pacjenci, którzy leczą się w innym ośrodkach mukowiscydozy na terenie kraju.
PODEJŚCIE LEKARZA DO PACJENTA
Podejście lekarza do pacjenta jest dla mnie jedną z najważniejszych kwestii w leczeniu choroby. Bardzo cenię sobie lekarzy, którzy poświęcają pacjentowi wystarczającą ilość czasu. No i z tym też bywa różnie i to bardzo. Jeśli chodzi o moją przychodnię mukowiscydozy, która znajduje się w Klinice Klatki Piersiowej (Thoraxklinik) w Heidelbergu miałem do czynienia łącznie z czterema różnymi lekarzami. Po pierwsze oznacza to, że pracuje tu kilku lekarzy opiekujących się pacjentami z mukowiscydozą. A po drugie podczas każdej wizyty kontrolnej (4 razy w roku, zasadniczo raz na kwartał) ma się kontakt z innym lekarzem. A co za tym idzie każdy z nich ma nieco innego podejście do pacjenta, co komplikuje sprawę, szczególnie na początkowym etapie „zapoznawania się”.
Zawsze ceniłem sobie jedną z lekarek, która nigdy nie ograniczała swojego czasu do 15-minutowej rozmowy ze mną. Podczas każdej wizyty rozmawialiśmy minimum godzinę. Oczywiście czas naszych dyskusji uzależniony był od ilości zadawanych przeze mnie pytań i tematów do omówienia. A tych mi nigdy nie brakowało i nadal nie brakuje.
Z kolei inny lekarz nigdy nie pochlebiał moich „alternatywnych” prób radzenia sobie z problemami zdrowotnymi, poza antybiotykami. Mam tu na myśli przyjmowanie zwiększonych dawek witaminy C, witaminy D, wody utlenionej i tym podobnych. Wszystkie tego typu próby kwitował słowami: „To nie pomaga i szkoda na to moich pieniędzy”.
Obecnie niestety czasu dla pacjenta – przynajmniej ze strony tej lekarki, na którą przeważnie trafiam – jest coraz mniej. Po ponad 5 latach przyjmowania tych samych antybiotyków (powtarzam: tych samych!), zarówno doustnie jak i dożylnie, widzę że nikt nie ma pomysłu na moje problemy zdrowotne. Kiedy dwa lata temu po dożylnym przeleczeniu zapytałem się, co mogę dla siebie zrobić, aby znowu za 2-3 tygodnie nie zachorować, usłyszałem, że nic. Przy czym cała odpowiedź brzmiała mniej więcej tak: „Ma pan już ponad 30 lat, inne osoby w tym wieku z mukowiscydozą mają również takie problemy i nie da się z tym nic zrobić”.
Zdaję sobie sprawę z tego, że takie podejście do pacjenta uzależnione jest tak naprawdę od lekarza, na którego się trafi. Czyli w głównej mierze od szpitala/kliniki, którą się wybierze i oddziału mukowiscydozy w jakim się znajdzie, a tych w Niemczech nie brakuje.
Tyle z mojej strony w pierwszej części “Mukowiscydozy w Niemczech”. W drugiej odpowiem na pytanie, czy pacjenci z mukowiscydozą płacą w Niemczech za leki oraz opiszę zasady przyznawania stopnia niepełnosprawności.
fot. w artykule: Robert Hellfeier