Pulsoksymetry to obecnie bardzo tanie urządzenia medyczne, dostępne często nawet w dyskontach typu Lidl. Dzięki dostępności i relatywnie niskiej cenie stały się powszechne w domowym użyciu dzieci i dorosłych chorych na mukowiscydozę, dyskinezę rzęsek (PCD), rozstrzenia oskrzeli.
Czym jest pulsoksymetr?
Pulsoksymetr to medyczny sprzęt służący do pomiaru poziomu nasycenia krwi tlenem oraz tętna u pacjenta. Jest to małe urządzenie, które przypomina klip na palec, a czasami jest umieszczane na uchu lub stopie noworodka.
Pulsoksymetr działa na zasadzie emisji światła przez diodę umieszczoną na jednym końcu urządzenia, które przechodzi przez palec i jest odbijane przez fotodetektor na drugim końcu. Analizując światło, pulsoksymetr jest w stanie określić poziom nasycenia krwi tlenem oraz tętno.
Pulsoksymetry są szeroko stosowane w medycynie, szczególnie w przypadkach, gdy potrzebne jest monitorowanie poziomu tlenu u pacjentów z chorobami płuc, chorobami serca lub innymi schorzeniami, które mogą wpłynąć na poziom tlenu w organizmie. Pulsoksymetry są również powszechnie stosowane podczas zabiegów chirurgicznych oraz w ratownictwie medycznym, aby określić stan pacjenta i pomóc w podjęciu decyzji dotyczących dalszego postępowania medycznego.
Historia pulsoksymetru
W 1935 roku niemiecki lekarz Karl Matthes opracował pierwszy oksymetr w historii, który był wyposażony w filtry kolorystyczne (zielony i czerwony, a później podczerwony i czerwony), umożliwiające pomiar saturacji krwi tlenem. Było to przełomowe urządzenie, które po raz pierwszy umożliwiło monitorowanie poziomu saturacji krwi. W 1940 roku Glen Millikan wymyślił termin „oksymetr”, opisując słuchawkę do wykrywania hipoksji, czyli niedoboru tlenu w lotach na dużych wysokościach.
W 1972 roku japońscy bioinżynierowie Takuo Aoyagi i Michio Kishi z firmy Nihon Kohden opracowali pierwszy pulsoksymetr, który wykorzystywał stosunek absorpcji światła czerwonego do podczerwonego składowych pulsacyjnych w miejscu pomiaru. Nihon Kohden wyprodukował pierwszy pulsoksymetr do pomiaru saturacji tlenowej krwi w uchu, tzw. Ear Oximeter OLV-5100. Chirurg Susumu Nakajima i jego współpracownicy przetestowali urządzenie na pacjentach, co opisano w 1975 roku. Jednak Nihon Kohden wstrzymał się z rozwojem pulsoksymetrii i nie ubiegał się o podstawowy patent na pulsoksymetrię poza Japonią, co ułatwiło dalszy rozwój i zastosowanie pulsoksymetrii w USA.
W 1977 roku firma Minolta wprowadziła na rynek pierwszy pulsoksymetr do pomiaru saturacji krwi w palcu o nazwie OXIMET MET-1471. W USA pierwszy pulsoksymetr został wprowadzony do sprzedaży przez Biox w 1980 roku. Od tamtej pory pulsoksymetry stały się nieodłącznym elementem wyposażenia placówek medycznych oraz są szeroko stosowane w monitorowaniu zdrowia pacjentów, zarówno w szpitalach, jak i w domu.
Jak działa pulsoksymetr?
Pulsoksymetr działa na zasadzie emisji światła przez diodę umieszczoną na jednym końcu urządzenia, które przechodzi przez palec lub inny obszar ciała i jest odbijane przez fotodetektor na drugim końcu.
Urządzenie wykorzystuje dwie długości fal świetlnych – czerwoną i podczerwoną – które pochodzą z diody umieszczonej na jednym końcu urządzenia. Światło przechodzi przez skórę i dociera do przeciwnego końca, gdzie jest wykrywane przez fotodetektor. W zależności od poziomu nasycenia krwi tlenem, różne ilości światła są absorbowane przez tkanki i krew, co pozwala na określenie poziomu nasycenia krwi tlenem.
Na podstawie pomiaru pulsoksymetr wyświetla wartość SpO2. SpO2 oznacza “peripheral capillary oxygen saturation”, czyli nasycenie tlenem krwi w naczyniach obwodowych. Warto zauważyć, że SpO2 jest wskaźnikiem stosunkowo łatwym i szybkim do uzyskania, ale nie zawsze odzwierciedla rzeczywisty poziom nasycenia tlenem w tkankach, zwłaszcza w przypadku pacjentów z chorobami płuc lub serca. Pulsoksymetr mierzy poziom nasycenia krwi tlenem w naczyniach obwodowych, takich jak palce, ucho, stopa u noworodka, a nie w głębszych tkankach organizmu, takich jak mięśnie czy narządy wewnętrzne. Oznacza to, że SpO2 nie uwzględnia rzeczywistego poziomu tlenu w tych tkankach, który może być różny od SpO2 w naczyniach obwodowych.
Ponadto, pulsoksymetr wykorzystuje tę samą technologię do wykrywania tętna. Kiedy krew przepływa przez palec lub inny obszar ciała, powoduje ona minimalne zmiany w ilości światła absorbowanej przez tkanki, co umożliwia pulsoksymetrowi określenie rytmu serca i pomiar tętna.
Dodatkowe funkcje pulsoksymetru
Pulsoksymetr napalcowy zwykle mierzy dwa podstawowe parametry: saturację krwi tlenem (SpO2) i tętno. Jednak niektóre modele pulsoksymetrów mogą również mierzyć dodatkowe parametry, takie jak:
Indeks perfuzji (PI): Indeks perfuzji to miara perfuzji tkankowej, czyli ilości krwi dostarczanej do tkanek. Wysoki indeks perfuzji wskazuje na dobre ukrwienie tkanek, a niski indeks perfuzji może wskazywać na niedotlenienie lub zaburzenia krążenia. Poprawne wartości PI zależą od wielu czynników, w tym od wieku, płci, stanu zdrowia i stopnia aktywności fizycznej pacjenta. Według badań klinicznych, wartości PI wynoszą zwykle od 0,02 do 20%.
W przypadku zdrowych osób, wartość PI wynosi zwykle powyżej 1%. U pacjentów z chorobami serca, chorobami płuc, zaburzeniami krążenia lub innymi stanami medycznymi, wartość PI może być niższa niż u zdrowych osób.
Krzywa pletyzmograficzna (pleth) reprezentuje zmiany objętości krwi w naczyniach krwionośnych. Jest to przydatny wskaźnik do oceny jakości sygnału SpO2 i może wskazywać na problemy z czujnikiem pulsoksymetra. Jeśli nie ma krzywej pletyzmograficznej lub jest ona płaska, może to oznaczać, że czujnik pulsoksymetru nie jest dobrze umieszczony lub że jest on uszkodzony.
Ograniczenia pulsoksymetrów?
Pulsoksymetr mierzy jedynie nasycenie hemoglobiny, a nie mierzy poziomu wentylacji płuc i nie jest całkowitą miarą niewydolności oddechowej.
Wszystkie pulsoksymetry mają pewien poziom błędu pomiarowego. W większości przypadków pomiar obarczony jest 2-3% zakresem błędu. Oznacza to, że pomiar SpO2 może różnić się o 2-3 punkty procentowe w każdą stronę od rzeczywistego wyniku.
Jak wykonać badanie pulsoksymetrem w domu?
Poniżej przedstawiamy kroki, jak wykonać badanie pulsoksymetrem w domu:
- Wybierz odpowiednie miejsce na pomiar: Aby uzyskać dokładne wyniki, wybierz cichy i spokojny obszar bez nadmiernych źródeł światła lub dźwięku. Najlepiej siedzieć lub leżeć w spokojnej pozycji.
- Załóż pulsoksymetr: Załóż pulsoksymetr na palec, zgodnie z instrukcją obsługi urządzenia.
- Odczytaj wynik SpO2 i tętna: Pulsoksymetr wyświetli wyniki SpO2 i tętna w czasie rzeczywistym. Odczytaj i zapisz wyniki.
- Zinterpretuj wyniki: Porównaj wyniki SpO2 i tętna z normalnymi wartościami i zwróć uwagę na jakiekolwiek nieprawidłowości.
Ważne jest, aby pamiętać, że badanie pulsoksymetrem w domu nie zastępuje profesjonalnego badania medycznego, a wyniki powinny być interpretowane przez wykwalifikowanego lekarza. Jeśli masz jakieś wątpliwości lub obawy co do swojego stanu zdrowia, należy skonsultować się z lekarzem lub wykwalifikowanym pracownikiem medycznym.
Jaki jest prawidłowy, nieprawidłowy wynik saturacji mierzony pulsoksymetrem?
- 95–100% u zdrowych dorosłych i dzieci od pierwszego roku życia
- 91-98% u noworodków i dzieci do ukończenia pierwszego roku życia
- wyższe wartości zdarzają się w przypadku tlenoterapii (zwykle > 98%)
- niższe wartości mogą świadczyć o niewydolności oddechowej
Zafałszowany wynik badania pulsoksymetrem
Istnieje wiele powodów, dla których wynik badania pulsoksymetrem może nie być miarodajny. Poniżej przedstawiamy kilka najpopularniejszych w przypadku chorych na mukowiscydozę:
- artefakty ruchowe, czyli nagłe poruszenie ciała lub drżenie mięśni, są najczęstszymi przyczynami zakłóceń badania,
- lakier do paznokci zaniża wartości saturacji, zwłaszcza ciemne kolory typu czarny, niebieskie, zielony (z wyjątkiem koloru czerwonego i purpurowego, który zwykle nie przeszkadza w pomiarze),
- światło otoczenia, w zależności od rodzaju ksenonowe lub fluorescencyjne zawyża a podczerwone zaniża wyniki,
- tlenoterapia w postaci koncentratora tlenu lub butli tlenowej, wyklucza stosowanie pulsoksymetru do wykrywania niedostatecznej wentylacji (wysoki wynik nie jest równoznaczny z poziomem prawidłowej wentylacji płuc),
- niskie wartości hemoglobiny we krwi (niedokrwistość u chorego),
- niska temperatura skóry: zimna skóra może wpłynąć na dokładność pomiarów pulsoksymetru, ponieważ zmniejsza przepływ krwi w naczyniach krwionośnych, co może wpłynąć na dokładność odczytu SpO2 i tętna.
- wysoki poziom karboksyhemoglobiny w wyniku zatrucia tlenkiem węgla CO. Wysoki poziom karboksyhemoglobiny (HbCO) w krwi może wpłynąć na dokładność pomiarów SpO2, ponieważ HbCO wiąże się z tlenem w sposób podobny do hemoglobiny, ale nie jest zdolny do transportu tlenu do tkanek
98-99% a nie 100%, dlaczego?
Często pojawia się pytanie dlaczego ciężko osiągnąć wynik 100% podczas badania pulsoksymetrem w domu. Odpowiedź jest prosta, pulsoksymetr bada nasycenie tlenem hemoglobiny. Przyjmuje się, że nawet 2,5% hemoglobiny nie bierze udziału w transporcie tlenu i nie może się nim wysycić. Dlatego bardzo rzadko lub nigdy nie udaje się osiągnąć wyniku 100% podczas pomiaru napalcowym pulsoksymetrem.
Jaki pulsoksymetr wybrać? Czym się kierować przy zakupie?
Pulsoksymetry napalcowe różnią się głównie ceną, kolorem i kształtem oraz wielkością i czytelnością wyświetlacza. Dla chorego na mukowiscydozę istotna jest tylko jedna funkcja takiego urządzenia, czyli pomiar saturacji, a to robią wszystkie napalcowe pulsoksymetry. Czasem można spotkać się z opinią, że ten, czy tamten pulsoksymetr “gorzej mierzy”, ale w 99,9% przypadków różne wyniki z różnych pulsoksymetrów (nawet z pomiarów wykonanych jednocześnie na tej samej dłoni, tylko na różnych palcach) będą wynikały nie z błędnego działania urządzenia a niedokładności tej metody pomiarowej. Zakłada się, że ta niedokładność wynosi 2-3%.
Pulsoksymetr pediatryczny dla małego dziecka
Pulsoksymetr pediatryczny to urządzenie medyczne podobne do standardowego pulsoksymetru, ale zaprojektowane specjalnie do pomiaru saturacji krwi tlenem i tętna u dzieci. Pulsoksymetr pediatryczny jest mniejszy i lżejszy niż standardowe pulsoksymetry i zwykle ma mniejszy klips, który pasuje na palec dziecka.
Pulsoksymetry pediatryczne mają różne rozmiary, w zależności od wieku dziecka, od niemowląt do dzieci w wieku szkolnym. Urządzenia te są przydatne w monitorowaniu saturacji krwi tlenem i tętna u dzieci z chorobami płuc, chorobami serca, anemią, zaburzeniami oddychania lub innymi schorzeniami.
Czym różnią się pulsoksymetry domowe, napalcowe od tych stosowanych na oddziałach szpitalnych?
Pulsoksymetry stosowane w domu i na oddziałach szpitalnych różnią się między sobą pod wieloma względami, w tym:
- Dokładność pomiarów: Pulsoksymetry stosowane na oddziałach szpitalnych są zwykle bardziej precyzyjne i dokładne niż pulsoksymetry domowe. Pulsoksymetry szpitalne są zwykle kalibrowane i testowane na bieżąco, aby zapewnić wysoką dokładność wyników pomiarów.
- Funkcje i parametry: Pulsoksymetry stosowane na oddziałach szpitalnych często posiadają szersze spektrum funkcji i parametrów niż pulsoksymetry domowe. Na przykład, pulsoksymetry szpitalne mogą mieć możliwość ciągłego monitorowania SpO2 w czasie rzeczywistym oraz wyświetlania innych parametrów takich jak zmienność rytmu serca HRV, PI, czy wartości ciśnienia krwi.
- Konstrukcja i wytrzymałość: Pulsoksymetry stosowane na oddziałach szpitalnych są zwykle bardziej solidnie wykonane i wytrzymałe niż pulsoksymetry domowe. Zwykle są one bardziej odporne na uszkodzenia mechaniczne i mają dłuższą żywotność.
- Czułość i specyficzność: Pulsoksymetry stosowane na oddziałach szpitalnych są zwykle bardziej czułe i specyficzne niż pulsoksymetry domowe. Oznacza to, że są one bardziej wrażliwe na niskie wartości SpO2 i mają mniejszą skłonność do generowania fałszywie dodatnich lub fałszywie ujemnych wyników.
Ciekawostki
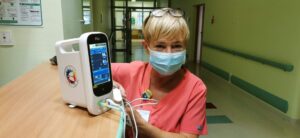 Fundacja Oddech Życia doposażyła w listopadzie 2021 roku pracownię Zakładu Rehabilitacji w Instytucie Gruźlicy i Chorób Płuc w Rabce-Zdroju w nowoczesny i bardzo dokładny, amerykański, stacjonarny pulsoksymetr Masimo z dodatkową funkcją ciśnieniomierza (więcej inf.). W październiku 2022 Fundacja Oddech Życia doposażyła Klinikę Pneumonologii i Mukowiscydozy w tym samym szpitalu w pulsoksymetr z wbudowaną kapnografią (więcej inf.).
Fundacja Oddech Życia doposażyła w listopadzie 2021 roku pracownię Zakładu Rehabilitacji w Instytucie Gruźlicy i Chorób Płuc w Rabce-Zdroju w nowoczesny i bardzo dokładny, amerykański, stacjonarny pulsoksymetr Masimo z dodatkową funkcją ciśnieniomierza (więcej inf.). W październiku 2022 Fundacja Oddech Życia doposażyła Klinikę Pneumonologii i Mukowiscydozy w tym samym szpitalu w pulsoksymetr z wbudowaną kapnografią (więcej inf.).
Przekazane Pulsoksymetry Masimo wykorzystują technologię Measure-through Motion and Low Perfusion (Masimo SET) do monitorowania saturacji krwi tlenem (SpO2) i tętna. Technologia ta została opracowana w celu umożliwienia dokładniejszego i bardziej niezawodnego monitorowania SpO2 w warunkach, które wcześniej były uważane za trudne do pomiaru, takich jak ruch, niskie perfuzje i światło zewnętrzne. Zaawansowany algorytm przetwarzania sygnałów: Technologia ekstrakcji sygnału Masimo SET wykorzystuje algorytm przetwarzania sygnałów, który pozwala na dokładne wyodrębnienie sygnału SpO2 i tętna z tła szumu, co zapewnia wysoką dokładność wyników pomiarów.
Wypożyczenie pulsoksymetru za darmo w ramach Wypożyczalni Fundacji Oddech Życia
W ramach Wypożyczalni Fundacji Oddech Życia możliwe jest darmowe wypożyczenie pulsoksymetru dla pacjenta z mukowiscydozą. Więcej szczegółów >> tutaj <<.

Dziadek ma problemy z wydolnością oddachową. Jakiś standardowy model z apteki za około 100zł ma problemy z obliczeniem saturacji, prawdopodobnie z racji słabego tętna. Potrzebujemy jakiś dokładniejszy, zanim nie uda się poprawić tego ukrwienia.
Czy znacie jakieś dokładniejsze pulsoksymetry, które mierzą również w trudniejszych przypadkach?